Каждый десятый человек в мире сталкивается с пяточной болью. Наиболее частой ее причиной становится «шпора». На сегодняшний день это заболевание недостаточно изучено и требует объемных исследований.
Однако в большинстве случаев его можно успешно вылечить и предотвратить новые эпизоды болей. В этой статье для вас собраны наиболее достоверные данные о происхождении и лечении пяточной шпоры.

Механизм формирования пяточной шпоры
В зоне стопы от пяточного бугра до фаланг пальцев проходит подошвенная фасция (плантарный апоневроз). Это тонкая соединительная ткань, состоящая из волокон коллагена и эластина.
Она нужна для поддержки продольного свода при стоянии и ходьбе, а также для выполнения шага. Апоневроз можно сравнить с пружиной: при переносе веса тела на стопу он натягивается, а при ослаблении давления сжимается обратно.
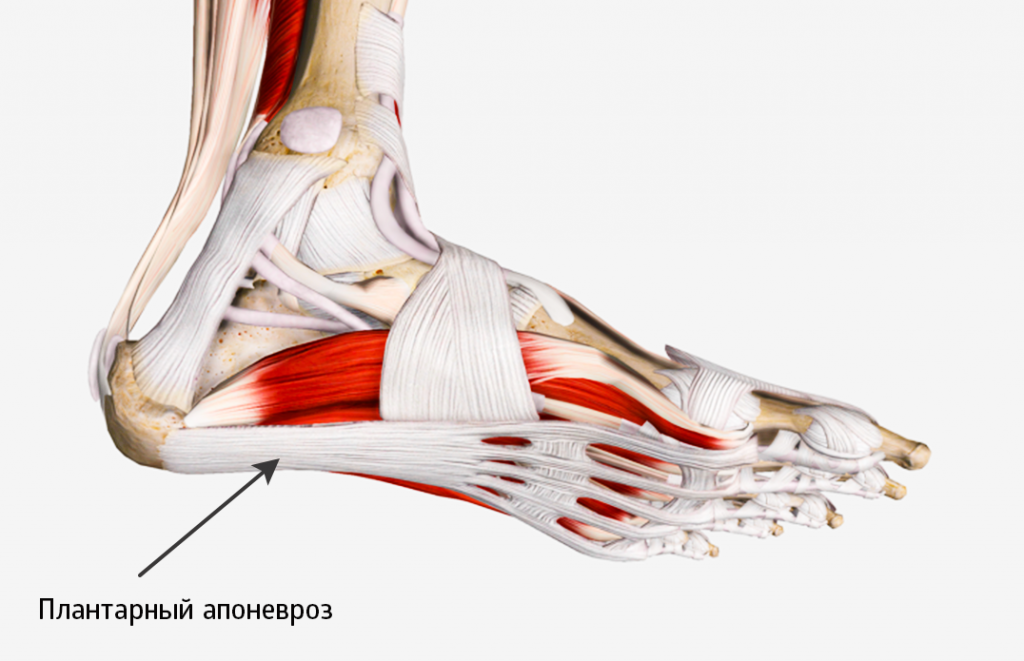
Считается, что при постоянной травматизации фасции развивается процесс ее окостенения с образованием нароста («шпоры»). Коллагеновые волокна заменяются рубцовой тканью, их выработка снижается.
На этом фоне фасция хуже выдерживает нагрузки и еще больше подвергается травмам, не успевая восстанавливаться. При этом воспаления может и не быть. В медицинской литературе пяточная шпора называется плантарным фасциозом.
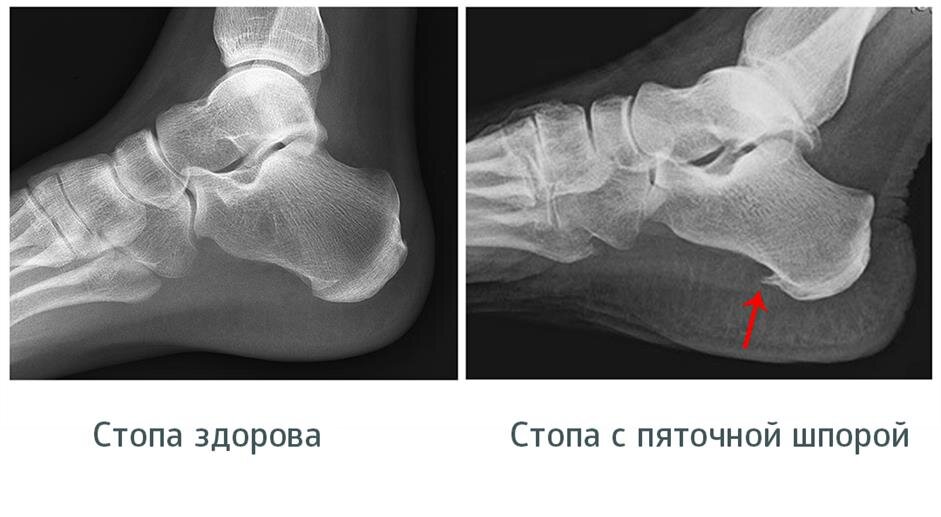
Причины, вызывающие появление «шпоры»
-регулярные вертикальные нагрузки на ноги, особенно при избыточном весе;
-сниженная упругость подошвенной жировой ткани, такое бывает, например, в пожилом возрасте;
-регулярные нагрузки на продольный свод стопы (ношение обуви без каблука, на тонкой подошве; интенсивные занятия спортом);
-перегрузки ахиллова сухожилия;
-плоскостопие.

Симптомы
🔷 Наиболее типична для плантарного фасциоза стартовая боль — боль, возникающая в пятке после продолжительного отдыха.
В первые минуты движения она бывает настолько резкой, что человеку приходится ходить на передних отделах стоп. После «расхаживания» боль утихает, но после длительных нагрузок может возвращаться.
🔷 Практически у всех пациентов появляется боль в области пятки при надавливании.
🔷 Более редко «шпору» можно обнаружить при разгибании большого пальца ноги. При этом фасция натягивается и вызывает характерный дискомфорт.

Лечение и профилактика
У 80–85% людей подошвенный фасциоз проходит в течение 6 месяцев. При этом нет единственно правильного метода лечения — используется комплексный подход.
🔶 Наиболее значимый эффект имеет ношение ортопедических стелек, силиконовых подпяточников и амортизирующей обуви. Стельки поддерживают продольные своды стоп извне и ставят суставы в физиологически правильное положение.
Амортизация ортопедических изделий позволяет снизить ударные нагрузки при ходьбе, боль при стоянии и риск дальнейшей травматизации подошвенной фасции.
🔶 Замечено, что люди, которые носят обувь с каблуком 2–3 см, реже страдают от «шпоры». Толщина подошвы должна быть не менее 5 мм.
🔶 Некоторые пациенты отмечают хороший результат при использовании ночных ортезов, страсбургского носка и тейпов. Однако статистически значимых доказательств их эффективности пока нет.

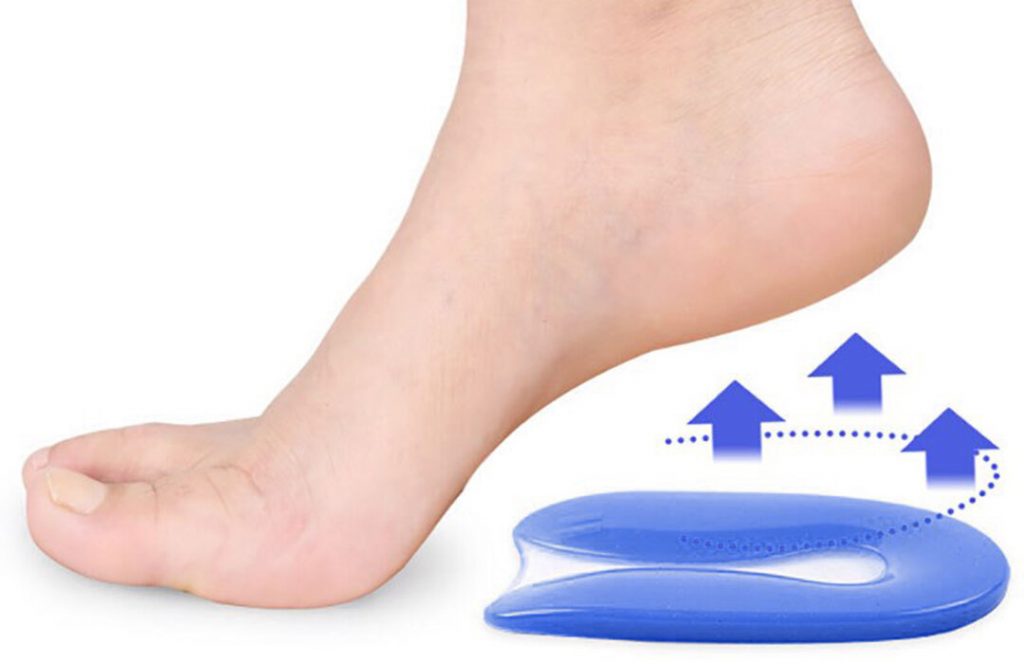
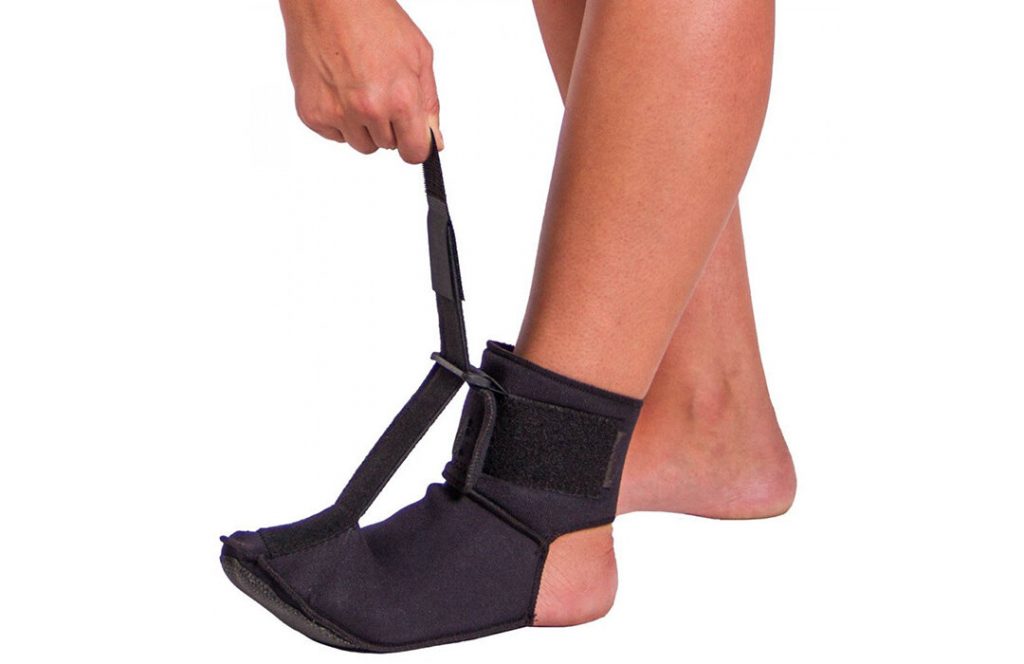
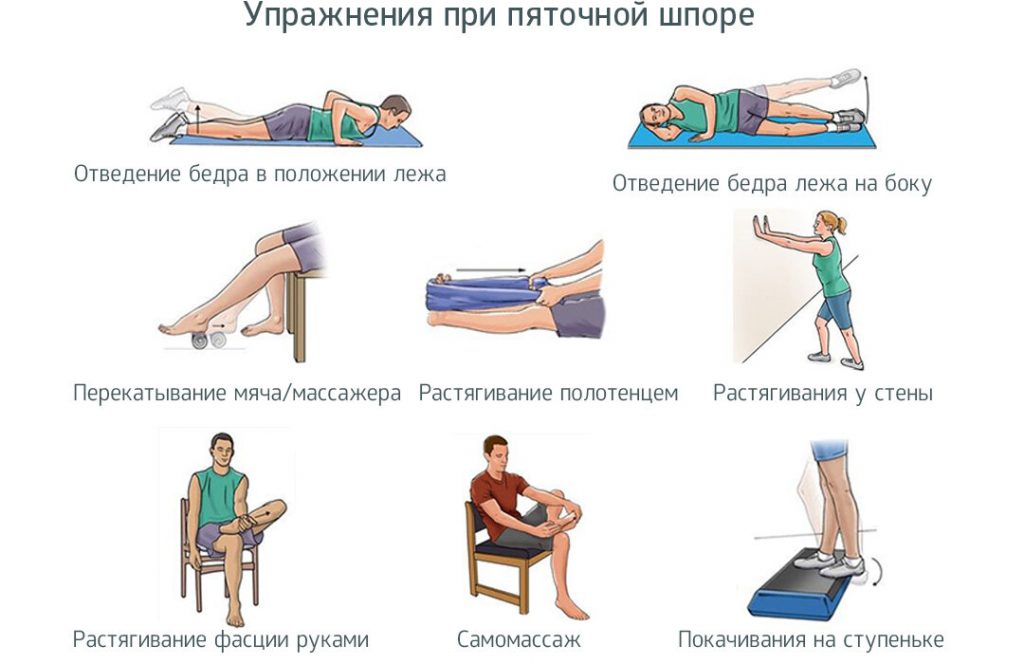
🔶 Наряду с использованием ортопедических изделий врачи рекомендуют выполнять упражнения на растяжение плантарной фасции. С их помощью расслабляется ахиллово сухожилие и укрепляются короткие мышцы стоп.
🔶 При плантарном фасциите противопоказано ходить босиком по твердым поверхностям.
🔶 Ограничение нагрузок на стопу само по себе является важным фактором выздоровления.
🔶 Пациентам, которым не помогло консервативное лечение, назначают операцию. В качестве альтернативы возможно проведение физиопроцедур: ударно-волновой, лазерной, ультразвуковой терапии. По некоторым сведениям, успех экстракорпоральной УВТ сравним с операцией.
Врачи могут прибегать к использованию кортикостероидов в лечении «шпоры». Напоминаем, что заболевание редко сопровождается воспалительным процессом, поэтому введение гормонов часто необоснованно.
Инъекции могут лишь на короткий период снять боль, но не вылечить причину болезни. Согласно исследованиям, у этого метода нет преимуществ перед другими способами терапии.
Кроме того, введение стероидов может повлечь разрыв плантарной фасции, атрофию жировой ткани в подошве.
Какие стельки подойдут при пяточной шпоре 👣
При пяточной шпоре необходимы стельки, которые поддерживают продольный свод стопы. В этом плане эффективнее изделия с жестким каркасом, особенно если у человека есть продольное или комбинированное плоскостопие.
Каркас берет на себя функцию амортизатора и правильно перераспределяет нагрузки по стопе. При этом подошвенный апоневроз меньше растягивается — удается предотвратить микротравмы.
К изделиям с жесткой конструкцией относятся зимние ортопедические стельки B.Well FW-607. Они поддерживают продольный и поперечные своды стоп, ставят пальцы в правильное положение.
Боль в пятке перестает ощущаться благодаря мягким амортизаторам. Таким образом стельки «работают» во всех зонах стопы, позволяют фасции восстановиться и снимают болевой симптом.
ℹ Поддерживающие элементы в FW-607 расположены согласно особенностям анатомии стоп. Стельки B.Well разработаны на основе данных европейских подологических институтов, поэтому подходят практически всем пользователям.

Каркасные стельки подходят людям, которые до 8 часов в день проводят на ногах. Есть предположения, что при более длительных нагрузках амортизация должна быть сильнее.
В таких случаях стоит использовать ортопедические стельки с мягкой полимерной основой. В них максимально усилен пружинящий эффект.
Данные о преимуществе индивидуально изготовленных стелек над фабричными противоречивы. Поэтому можно делать выбор, исходя из финансовых возможностей.


Выводы
Наиболее рациональный способ лечения и профилактики пяточной шпоры — комплексный.
Важную роль в снятии напряжения с подошвенной фасции и устранении боли играют ортопедические стельки, амортизирующая обувь и выполнение лечебных физических упражнений.
Для большинства пациентов этого достаточно, чтобы боль в пятке прошла в течение 3 месяцев. Не ждите, когда появятся первые симптомы «шпоры».
Если ваши стопы подвержены усиленным нагрузкам, укрепляйте их и поддерживайте с помощью ортопедических изделий B.Well rehab.💛